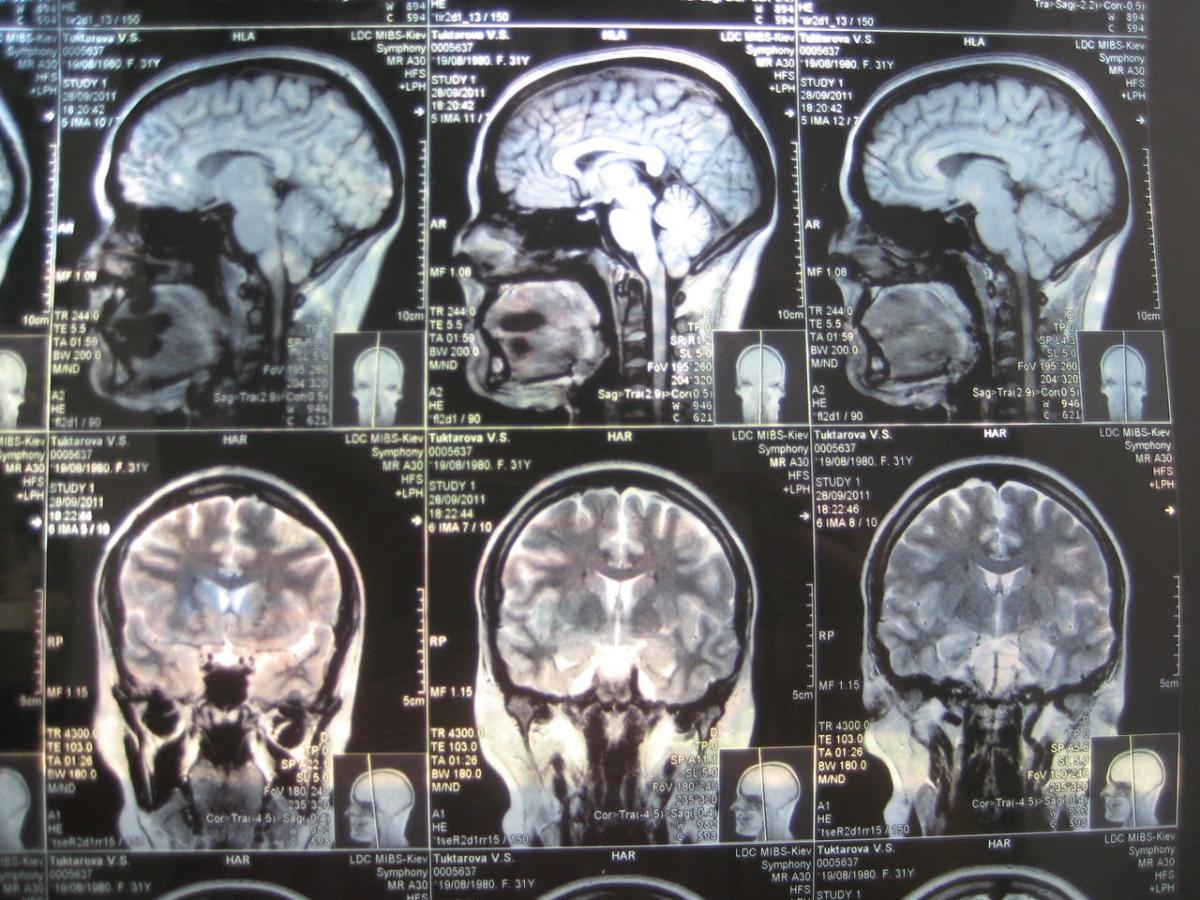
По официальным данным, аномалия Арнольда-Киари встречается приблизительно у 5 человек из 100 000. Приблизительно у 80% пациентов этот порок сопровождается патологией спинного мозга и частым образованием кист. Риски появления болезни у ребенка увеличиваются при курении и употреблении алкоголя во время беременности будущей матери, частом поражении организма вирусными заболеваниями, малых размерах задней черепной ямки, получении ребенком родовых травм.
Типы и степени аномалии Арнольда-Киари
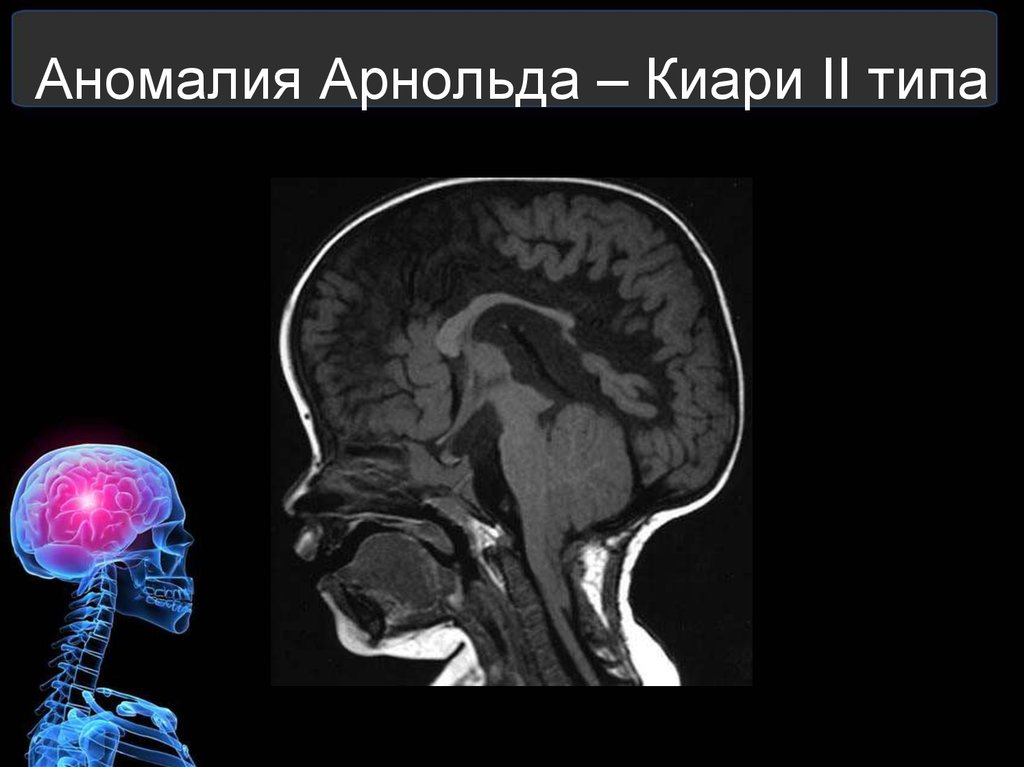 Ученые выделяют 4 типа аномалии Арнольда-Киари, каждый из которых имеет свои особенности проявления и уровень опасности для пациента:
Ученые выделяют 4 типа аномалии Арнольда-Киари, каждый из которых имеет свои особенности проявления и уровень опасности для пациента:
- I — опущение структур задней черепной ямки ниже плоскости большого затылочного отверстия;
- II — каудальная дислокация продолговатого мозга, четвертого желудочка и нижних отделов черепа;
- III — серьезное смещение всех структур задней черепной ямки;
- IV — гипоплазия мозжечка без смещения вниз.
Заболевание первой степени передается детям от родителей. Вторая степень — порок, спровоцированный травмами, полученными при рождении. Особенности развития каждой аномалии, как и головной мозг, до сих пор тщательно изучаются учеными и врачами.
Признаки и симптомы заболевания
Клинические признаки аномалии Арнольда-Киари меняются в зависимости от степени запущенности болезни. На начальных этапах больной ощущает:
- шум в ушах;
- ухудшение зрения;
- головокружения и головные боли;
- ослабевание мышечной силы верхних конечностей;
- боли в шейно-затылочной области особенно при кашле или чихании.
 Если заболевание выявлено поздно и находится в запущенной стадии, у пациента проявляются быстрые непроизвольные движения глаз, временные остановки дыхания, ослабление глотательного рефлекса. Все перечисленные симптомы связаны с тем, что происходит сдавливание структур мозга, возникают проблемы с корешками черепно-мозговых нервов и сосудами, питающими головной мозг.
Если заболевание выявлено поздно и находится в запущенной стадии, у пациента проявляются быстрые непроизвольные движения глаз, временные остановки дыхания, ослабление глотательного рефлекса. Все перечисленные симптомы связаны с тем, что происходит сдавливание структур мозга, возникают проблемы с корешками черепно-мозговых нервов и сосудами, питающими головной мозг.
Аномалия сопровождается шестью неврологическими синдромами: корешковым, мозжечковым, бульбарно-пирамидным, гипертензионно-гидроцефальным, сирингомиелитическим, вертебробазилярной недостаточностью. Присутствовать могут лишь некоторые из синдромов.
Особенности диагностики
Выявить аномалию Арнольда-Киари достаточно сложно. Для этого подходит единственный способ — магнитно-резонансная томография. Полученное изображение покажет степень опущения структур черепной ямки относительно положения большого затылочного отверстия. Исследуется не только головной мозг, но и шейный и грудной отделы спинного мозга. Наличие патологии у плода определяется посредством УЗИ, а проводить исследование лучше всего во втором и третьем триместрах беременности.
Неврологическое обследование может показать гидроцефалию — повышение уровня внутричерепного давления. С помощью рентгена специалист узнает о нарушении строения костей. Эти данные не говорят о том, что у больного со стопроцентной вероятностью есть порок Арнольда-Киари, но заставляют задуматься об этом.
Способы лечения
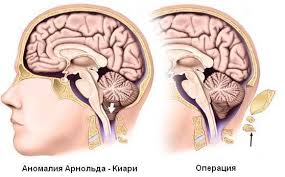 Способ лечения аномалии Арнольда-Киари доктор выберет, руководствуясь данными обследования и основной симптоматикой. Эффективными могут быть, как хирургические, так и безоперационные технологии. Если болезнь выявлена случайно, но любые симптомы отсутствуют, лечение в большинстве случаев не назначается — достаточно наблюдения за пациентом, чтобы не пропустить момент, когда будут видны первые проявления сдавливания мозга.
Способ лечения аномалии Арнольда-Киари доктор выберет, руководствуясь данными обследования и основной симптоматикой. Эффективными могут быть, как хирургические, так и безоперационные технологии. Если болезнь выявлена случайно, но любые симптомы отсутствуют, лечение в большинстве случаев не назначается — достаточно наблюдения за пациентом, чтобы не пропустить момент, когда будут видны первые проявления сдавливания мозга.
Часто на начальных стадиях заболевания врачом назначается лечение больного без операции. Для этого применяются такие лекарства:
- нестероидные противовоспалительные средства уменьшают болевой синдром;
- мочегонные препараты снижают уровень спинномозговой жидкости (ликвора);
- миорелаксанты снимают напряжение мышц в области шеи.
Если после прохождения курса у пациента не прослеживается мышечная слабость, нет признаков нарушения функций черепно-мозговых нервов и других симптомов болезни, оперативное вмешательство не назначается. Если же результат недостаточный, потребуются дополнительные обследования и операция, цель которой — расширить затылочную часть головы и нормализовать движение цереброспинальной жидкости. Основные действия нейрохирурга:
- проведение трепанации задней черепной ямки;
- удаление части затылочной кости в проблемной области;
- устранение спаек, мешающим циркуляции ликвора;
- отведение избытка спинномозговой жидкости (если потребуется).
 Устранение патологии, проявляемой в тяжелой форме, подразумевает обязательную госпитализацию, профилактику инфекционных осложнений, коррекцию неврологических расстройств. Если в послеоперационный период наблюдаются существенные проблемы с дыханием, налаживается искусственная вентиляция легких. Важный этап — своевременная и эффективная борьба с отеком. Основная профилактика заболевания — ведение здорового образа жизни, отказ от вредных привычек.
Устранение патологии, проявляемой в тяжелой форме, подразумевает обязательную госпитализацию, профилактику инфекционных осложнений, коррекцию неврологических расстройств. Если в послеоперационный период наблюдаются существенные проблемы с дыханием, налаживается искусственная вентиляция легких. Важный этап — своевременная и эффективная борьба с отеком. Основная профилактика заболевания — ведение здорового образа жизни, отказ от вредных привычек.
Продолжительность жизни пациента зависит от типа аномалии и травмирующих факторов. При отсутствии каких-либо симптомов длительность жизни человека с пороком такая же, как и у других людей. Прогрессивно развивающееся заболевание может привести к осложнениям: гидроцефалии, образованию кисты в позвоночнике, частой остановке дыхания, застойной пневмонии.
Статистика говорит о том, что эффективность хирургического лечения составляет до 85%. И чем раньше будет выявлен недуг, тем больше шансов на полное выздоровление и отсутствие осложнений, губительных для здоровья пациента.